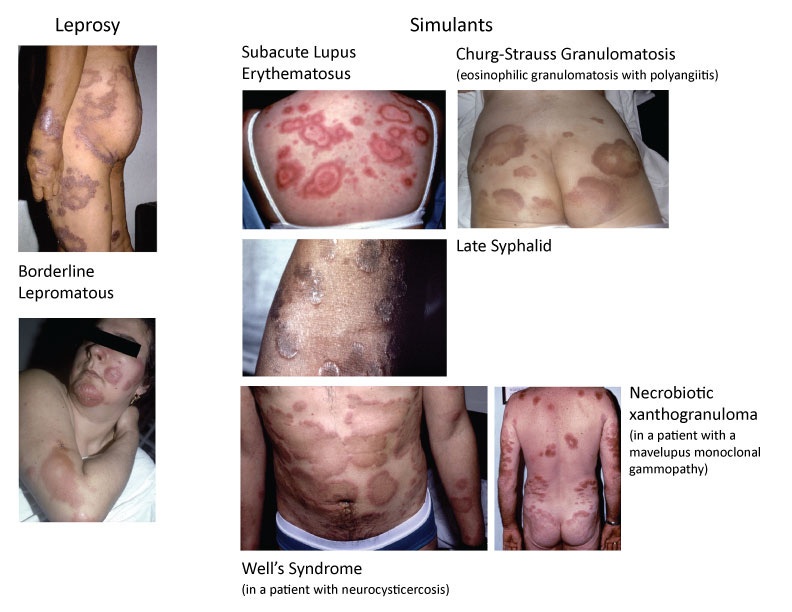
V průběhu lidských dějin byli lidé, kteří trpěli nápadnými příznaky nemoci, považováni za vyděděnce a vyvrhele. Nejznámějším případem byli ti, kteří trpěli nemocí známou jako lepra (malomocenství). Tyto nešťastné duše, které žily především ve špatných a nehygienických podmínkách, byly často pokryty vředy, boláky a krustami po celém těle. Pravidelně byli znetvořeni jizvami, které byly následkem těchto kožních vyrážek. Lidé se obávali, že jde o stav, který byl jednotlivci určen Bohem jako trest za nějaký hřích, a obávali se, že tento stav je vysoce nakažlivý. Na základě těchto obav se oběti často vyhýbala rodina, přátelé i vlastní komunita. Byli nuceni žít buď sami v izolaci daleko od civilizace, nebo v koloniích malomocných se skupinami lidí trpících stejným onemocněním.
Jak čas postupoval a tyto příznaky nemoci nemizely, pro pokračující výskyt nemoci se objevovala další jména a vysvětlení. V 16. století byly tyto příznaky přejmenovány na nové onemocnění, které se údajně přenášelo pohlavním stykem, a nakonec dostaly název syfilis. To vedlo k tomu, že mnoho obětí, které trpěly stejnými lézemi, bylo považováno za nečisté. Vina za tuto nemoc byla přičítána především ženám a chudým lidem. Stejně jako v případě lepry byly oběti této nemoci považovány za společenské vyděděnce, kteří již nadále nemohli zůstat ve veřejné sféře kvůli morálnosti činu, který měl jejich onemocnění údajně způsobit.
V dnešní době jsme svědky stejného strachu a nečistého stigmatu, kterému jsou vystaveni ti, kteří trpí podobnými příznaky a od 80. let 20. století jsou označováni diagnózou AIDS. Mnozí to považovali za trest za životní styl homosexuálů a/nebo intravenózních uživatelů drog. Chudí a ti, kteří se věnovali sexuálním praktikám, se opět stali terčem jako oběti nemoci a společnost se jich stranila. Osoby s nálepkou HIV/AIDS byly v mnoha případech omezeny v možnosti cestovat do určitých zemí a také v zaměstnání v určitých profesích.

Výše uvedené příklady se týkají nemocí a kožních vyrážek, které se používají ke stigmatizaci určitých skupin lidí. Lepra i AIDS jsou spojovány se syfilidou, neboť se říká, že s nemocí známou jako „velké neštovice“ mají mnoho společných příznaků a symptomů. V době stanovení diagnózy byly pravidelně zaměňovány za syfilidu a naopak. I když jsou tyto stavy předmětem tohoto článku, nejsou to jediné stavy, které jsou od syfilidy k nerozeznání. V průběhu historie se syfilis stala známou pod přezdívkami „velký imitátor“ nebo „velký napodobitel“, protože zdánlivě každý příznak nemoci byl v určitém okamžiku s tímto názvem spojován. Jak jsem uvedl ve svém minulém článku, mnoho z těchto příznaků lze vysledovat až k toxickým léčebným prostředkům, které se používaly jako „lék“, jako např. rtuť a arsen. Jakmile byla jako domnělá příčina identifikována bakterie, byly pod značku syfilis zařazeny i všechny příznaky, které se u člověka vyskytly v případech, kdy byla tato bakterie identifikována. Byl to chytrý způsob, jak přeměnit léčebný proces v nakažlivou nemoc, proti níž se vedla válka. Při pohledu do historie těchto nemocí je však zřejmé, že všechny jsou fázemi téhož procesu, které dostaly různé přezdívky podle doby, ve které byly „objeveny“. Pojďme prozkoumat souvislost, kterou příznaky označované jako syfilis sdílejí s leprou a AIDS, a uvidíme, co můžeme o „velkých imitátorech“ objevit.
„Kdo zná syfilidu, zná medicínu.“ (Sir William Osler)
Syfilis a lepra
Po většinu historie byly syfilis a lepra úzce propojeny, protože sdílely stejné příznaky nemoci i stejné „léky“. Běžně byly zaměňovány a jejich oběti byly často stigmatizovány stejným způsobem. Jednalo se pouze o náhodný případ dvou podobných onemocnění se stejnými příznaky, nebo o záměnu identity? Abychom mohli tento vztah mezi těmito nemocemi blíže prozkoumat, podívejme se do několika zdrojů a uvidíme, co se nám podaří zjistit.
První zdroj pochází z dokumentu z roku 2013, který se zabýval původem syfilidy. Hlavním argumentem, který byl použit jako důkaz, že syfilis a lepra jsou odlišné nemoci, bylo to, že syfilis byla považována za pohlavně přenosnou a to, že se jí mohly nakazit děti při narození, zatímco lepra se prý tímto způsobem nepřenáší. Je zřejmé, že tyto dvě charakteristiky by nebyly důkazem oddělených etiologických agens, pouze tím, že rozdílné charakteristiky byly použity k přiřazení určitého názvu stejným příznakům nemoci na základě subjektivních kritérií. V historických popisech se uvádělo, že příznaky lepry, dny, obrny a apoplexie vycházejí z případů syfilidy. Dřívější lékaři nerozlišovali mezi leprou, kapavkou a syfilidou, protože je považovali za jedno a totéž. V poslední době se však badatelé vrátili k historickým uměleckým dílům a dokumentům, aby začali tvrdit, že příznaky syfilidy byly mylně zaměňovány za lepru, aby to vypadalo, že tato nemoc existuje déle. To nezpůsobilo nic jiného, než že se hranice mezi těmito údajně odlišnými nemocemi ještě více stírají. Dokonce se uvádí, že když Francie a Německo zrušily své kolonie malomocných, vytvořilo to zdání epidemií syfilidy, protože malomocní se stali ve společnosti viditelnějšími. Když se začaly případy syfilidy více diagnostikovat, začaly klesat případy lepry, přestože lékaři nedokázali obě nemoci rozlišit:
O původu moderního konceptu syfilidy
Identifikace syfilidy
„Příznaky syfilidy byly v minulosti ztotožňovány s řadou nesouvisejících onemocnění. Jak bylo vysvětleno ve druhé kapitole, příznaky se podobají příznakům mnoha jiných onemocnění. Historicky byla syfilida často zaměňována s leprou. Lepra měla vnější příznaky do značné míry podobné infekci syfilidy, ale nepřenášela se ani pohlavní cestou, ani vrozeně. Ulrich von Hutten představil pohled na to, jak byla tato francouzská nemoc chápána v šestnáctém století:
‚Někdy se tato nemoc mění v dnu, jindy v obrnu a apoplexii a mnohé nakazí také leprou; má se totiž za to, že tyto nemoci jsou si navzájem blízké, protože se mezi nimi objevuje určitá příbuznost; ti, kteří jsou postiženi neštovicemi, se často stávají malomocnými a v důsledku prudké bolesti se třesou a chvějí jako při horečce.‘
Záhadu, kterou syfilis představovala pro raně novověké spisovatele, jasně vyjadřuje von Hutten, když popisuje, jak se neštovice mohou změnit na lepru.
‚Crosby přisuzoval vinu za tento omyl představě, že rané lékařské znalosti nerozlišovaly mezi syfilidou, kapavkou a leprou, a lékaři tak měli sklon seskupovat podobné příznaky nebo předpokládané způsoby přenosu jako podobné nemoci. Barker a kol. často označují syfilidu jako pohlavní chorobu a uvádějí zmínky o „malomocných děvkách“, „dědičné lepře“ a středověké popisy genitálních lézí naznačují, že příznaky syfilidy byly připisovány lepře. Starozákonní popisy příznaků lepry byly nedávno přehodnoceny na příznaky syfilidy, přičemž podle Barkerova týmu je první z nich důsledkem chybného překladu. Odkazují na Deuteronomium (28,27-8), podle kterého ‚Mojžíš popsal trest za neposlušnost jako projevy vředů, strupů, svrabu, které se nedají vyléčit, šílenství a slepoty‘; podobně Jobovy příznaky postižení pohlavních orgánů, boláků pokrývajících tělo a selhávajícího zraku jsou nyní považovány za příznaky syfilidy, a nikoli lepry, jak se dříve myslelo (Job 16, 19, 30).‘Chápání lepry a syfilidy zůstalo úzce spjato po celý středověk. V letech 1490 a 1505 papež Inocenc VIII. zrušil všechna leprosária, což vedlo k návratu tisíců nemocných do jejich domovů. Před jejich zrušením bylo ve Francii a Německu odhadem 10 000 komunit malomocných, zatímco na Britských ostrovech jich bylo mezi třináctým a čtrnáctým stoletím přibližně 200. Baker a kol. zdůrazňují, že průměrný domov pro malomocné se staral přibližně o deset osob, což způsobilo značný příliv nemocných zpět do komunit. Vzhledem k tomu, že lékaři zaznamenali výraznou podobnost mezi těmito nemocemi, může zvýšení viditelnosti lepry s těmito zrušeními vysvětlovat rané epidemie ‚syfilidy‘ v tomto období. Baker a kol. i Eatough také poukazují na to, že čím víc bylo diagnóz ‚francouzské nemoci‘, o to méně bylo diagnóz ‚lepry‘. Z hlediska středověkých lékařských znalostí je to zajímavé, protože Morbus gallicus, francouzská nemoc, zahrnovala širší škálu příznaků, než co je charakteristické pro dnešní syfilidu. To naznačuje, že termíny buď zahrnovaly jiné nemoci, nebo že se bakterie, která je způsobuje, od té doby vyvíjela.“
Obě tyto nemoci byly v době stanovení diagnózy pravidelně zaměňovány. To je patrné z článků z konce 19. století. Sir William James Moore, čestný lékař královny a místokrál v Indii, se domníval, že lepra a syfilis jsou jedno a totéž. V článku v časopise The Standard ze srpna 1890 uvedl různé důvody, proč se domníval, že lepra je dědičnou formou syfilidy. Domníval se, že tento stav byl způsoben konstitucí nebo temperamentem, který neznal, a že tomu napomáhalo příznivé prostředí. Úvodník časopisu Lancet v reakci na Moora souhlasil s tím, že se tyto nemoci navzájem podobají, zatímco redaktor Hospital Gazette uvedl, že lepra je přehnanou formou syfilidy. Moore prošel námitky proti spojování těchto nemocí jako totožných, a každou z nich vyvrátil:
- Stejně jako u lepry, ani u syfilidy rtuť vždy „neléčila“ a v minulosti byly násilně aplikovány léčebné postupy, které nebyly na bázi rtuti.
- Obě onemocnění jsou spojena s traumatem nervového systému.
- Léze obou mohou být závažné.
- Navzdory jemným rozdílům mezi lézemi jsou pravidelně zaměňovány.
- Nemoci mají podobná období, kdy příznaky ustoupí, ale mohou se později vrátit.
- Bacily spojené s těmito onemocněními jsou téměř totožné (spolu s těmi, které se vyskytují v případech tuberkulózy).
- I když je syfilis považována za novější onemocnění než lepra, mohla být v historických zprávách zaměňována za lepru kvůli totožným příznakům.
- Obě mohou vyústit v akutní horečnaté vyrážky.
- Oběma nemocem jsou společné chrapot a nosový hlas, destrukce patra a nosních kůstek a postižení nervového systému.
- Léze od sebe nelze diferenciálně odlišit.
- Bylo běžné označovat pochybné případy jako „syfilitická lepra“, „leproidní“ nebo „syfiloidní“.
Příčina lepry
„Stručně řečeno, můj názor je následující: Lepra je fází dědičné syfilidy, která je stejně jako jiné dědičné choroby částečně rozšířená a nemusí se rozvinout v jedné generaci, ačkoli se může rozvinout v generaci další; vývoj je podmíněn určitými podmínkami konstituce nebo temperamentu, které neznáme a které jsou podporovány příznivým prostředím. Když se lepra rozvine, může se přenést kontaktem tkáně lepromatózní s tkání zdravou nebo oděrem kůže. Výše nastíněná souvislost mezi leprou a syfilidou se však nesetkává s obecnou důvěrou. Například v úvodníku časopisu Lancet se uvádí: ‚Je to stará otázka, kterou on (sir W. Moore) oživil…. Dnes si myslíme, že o intimní patologii víme o něco více…. V každém případě hledáme spíše rozdíly mezi nemocemi, než abychom zaměňovali ty, které jsou si na první pohled podobné. Není vůbec pochyb o tom, že syfilis a lepra se navzájem velmi podobají…. To však nemusí znamenat nic jiného, než že obě patří do podobné třídy chorobných entit, že jsou si podobné, ale ne totožné.‘ Na druhé straně redaktor Hospital Gazette, který se mnou souhlasil, uvedl: ‚V rozporu s názory většiny našich současníků jsme tvrdili, že lepra je přehnanou formou syfilidy.‘ Neexistuje nikdo jiný, kdo by byl lépe kvalifikován k vyjádření názoru na tuto záležitost, než lékaři praktikující v Indii. Toto sdělení proto činím s cílem získat názory na tuto problematiku a jsem zcela připraven své názory změnit, pokud k tomu bude poskytnut dostatečný důvod.“
„Nyní se dostávám ke spojení syfilidy a lepry. Proti tomuto názoru byly uvedeny následující důvody. (1) Bylo uvedeno, že lepra není nakažlivá jako syfilis. Byly však předloženy důkazy, které ukazují na přenos kontaktem. (2) Bylo řečeno, že rtuť lepru neléčí. Ale rtuť ne vždy vyléčí syfilidu a není to tak dávno, co byla násilně prosazována léčba syfilidy, která nebyla na bázi rtuti. (3) Říká se, že místní ztráta citlivosti a rozšíření nervových kmenů nejsou pro syfilidu charakteristické. Syfilitické postižení nervových systémů je však dostatečně časté. Slyšeli jsme o paralýze kraniálních nervů, o atrofii zrakových nervů a o fusiformní neuritidě v souvislosti se syfilidou! (4) Místní ulcerace u lepry jsou závažnějšího charakteru. Ti, kdo si pamatují ulcerace při syfilidě před čtyřiceti lety, mohou mít tendenci o tom pochybovat. Vždyť destrukce nosu a patra, nekrózy lebky a jiných kostí, rozšířené ‚špatné nohy‘ nebyly tak neobvyklé jako nyní! (5) Syfilitické kožní skvrny jsou kulatější než skvrny u lepry, tuberkuly u lepry tak rychle neměknou a netvoří krusty. Ale navzdory těmto jemným rozdílům jedna nemoc byla, může být a bude zaměňována za druhou, protože v některých formách a stadiích jsou si tak podobné. (6) Absence období nečinnosti u lepry, která se vyskytují u syfilidy. To lze popřít. Lepra často zůstává stacionární po neurčitou dobu. Při dobré stravě, olejích a dobrém hygienickém prostředí se z kachektického malomocného často stává silný malomocný; vředy se hojí a objevují se vyhlídky na zotavení. Existují lidé, kteří mají menší stupeň lepry po celá léta, stejně jako existují lidé, kteří mají menší stupeň syfilidy. (7) Charakteristický bacil. Bacily lepry jsou popisovány jako jemné tyčinky se špičatými konci. Bacily syfilidy jako tyčinky s mírně ztluštělými konci. A říká se, že zvláštnosti, které oba vykazují ve způsobu barvení, jsou společné s bacily tuberkulózy. Je zcela zřejmé, že bacily tuberkulózní lepry a syfilidy jsou si velmi podobné, možná stejné. Není proto překvapující, jestliže se vyskytují ve spojení s podobnými chorobami. (8) Dědičná syfilis nastupuje po narození rychleji než lepra. Často tomu tak je, ale ne vždy. Dítě, u něhož se posléze vyvine lepra, se narodí zdánlivě zdravé. A dítě, u kterého se posléze vyvine syfilis, se může narodit zdánlivě zdravé a zůstat takové po dlouhou dobu. (9) Uvádí se, že lepra existuje od nepaměti, zatímco syfilis je poměrně nová nemoc. To lze zpochybnit. Zdá se, že ve 3. knize Mojžíšově je narážka na syfilidu; a je velmi pravděpodobné, že stejně jako v mnohem pozdější době v Anglii byly syfilis a mnohé jiné léze považovány za lepru. Shakespeare píše o ‚malomocenství nevěrnosti‘ a Bacon o ‚surovosti, nečistotě a malomocenství kovů‘ – což ukazuje, že leprózní a analogické termíny se používaly pro všechny druhy nečistoty, ať už morální, nebo fyzické. V sánskrtské ájurvédě Chacrata je úplný popis syfilidy, kde je považována za konstituční, dědičnou a nakažlivou. Zmiňují se o ní básně Martial, Juvenal a Preapeia. Lunfranco z Milána ve středověku rozdělil tuto nemoc na tři druhy. Původ venerické nemoci tedy musíme datovat mnohem dále do minulosti než do konce 15. století, kdy se někteří domnívají, že se objevila poprvé.“
„Na druhou stranu existuje mezi syfilidou a leprou řada podobností. Stejně jako sekundární syfilis se lepra někdy vyvíjí jako akutní horečnatá vyrážka. Chrapot a nosový hlas, destrukce patra a nosních kůstek jsou oběma onemocněním společné. Stejně tak postižení nervového systému. Tuberkuly lepry a ložiska syfilidy mají tak blízkou patologickou podobnost, že je nelze uspokojivě odlišit, podobnost bacilů již byla zmíněna. Někteří autoři popsali syfilitickou lepru, jiní používali pro pochybné případy termíny ‚leproidní‘ nebo ‚syfiloidní‘. Domnívám se však, že mezi rodičovskou nemocí a její dědičnou formou existuje totožnost nebo alespoň taková totožnost, jaká může existovat. Ať už studujeme to, co bylo zmíněno jako ‚povrchní podobnost‘, nebo studujeme ‚intimní patologii‘, zdá se mi, že nacházíme důvod k závěru o totožnosti nemocí.“
Článek, který publikoval sir William Moore, se v dopise do časopisu The Lancet z roku 1890 pokusil vyvrátit A. D. Cooper. Cooper upozornil na podobnost mezi nemocemi, ale domníval se, že by se neměla vyvozovat patologická totožnost k „jasným podobnostem“. Zajímavé je, že tvrdil, že spoléhat se na umělý klasifikační systém je užitečné pouze pro klinickou diagnózu, ale ne pro určení etiologického agens. Moore tvrdil, že akutní horečnaté vyrážky se vyskytují u obou nemocí, což vedlo Coopera k otázce: „Proč nemůžeme říci, že všechny nemoci, které se vyvíjejí s akutními horečnatými vyrážkami, jsou totožné?“ Logika mu očividně unikla, protože to je přesně to, co se mělo udělat, ale místo toho to bylo ignorováno ve snaze tvrdit, že stejný léčebný proces nějak představoval odlišné podmínky. Jeho další otázky poukazují na závěr, který měl být učiněn, kdyby byl Cooper sám k sobě intelektuálně upřímný.
- Nenapodobuje syfilis různé nespecifické formy kožních vyrážek?
- Jsou tato onemocnění patologicky totožná, protože existují „jasné podobnosti“?
Cooper sice připustil, že syfilitické, lupusové vředy a vředy na obličeji se diagnostikují velmi obtížně, ale tvrdil, že „vědí“, že pro každou z nich existují různá etiologická agens, i když v té době bylo „etiologické agens“ pro syfilidu „objeveno“ až za dalších 15 let. Cooper pak připustil, že tuberkuly u lepry a ložiska u syfilidy jsou si vzhledově velmi podobné, stejně jako lupus a tuberkulóza. Ve skutečnosti uvedl, že tuberkulóza spolu s těmito dvěma tvoří patologickou skupinu, která se označuje názvem „infekční granulomy“. Připustil, že všechny tři nemoci byly v minulosti považovány za totožné. Za součást syfilidy považoval také křivici a skrofulózu. Cooperovo vyvrácení tvrzení Moorea ve skutečnosti poskytlo mnohem lepší argument pro to, proč jsou totožné nejen lepra a syfilis, ale také tuberkulóza, lupus, křivice a skrofulóza:
JSOU LEPRA A SYFILIS TOTOŽNÉ?
Redakci časopisu THE LANCET.
„Sir W. Moore se ve svém fundovaném a učeném článku v časopise THE LANCET ze 17. května snaží prokázat etiologickou totožnost mezi leprou a syfilidou. Pokud mohu soudit, po pečlivém prostudování jeho článku se domnívám, že tento pokus zcela selhal. Argumenty na podporu své teorie opírá především o podobnost vzhledů. Kdybychom se snažili vysledovat patologickou identitu v ‚jasných podobnostech‘, dostali bychom se do beznadějného stavu vědeckých rozpaků, z něhož by nebylo záchrany. Je nutné v této fázi lékařské vědy připomínat siru W. Moorovi, že podobné pokusy v minulosti nevedly k ničemu jinému než k patologickému chaosu? Je to přinejlepším umělý systém klasifikace, který je užitečný pouze pro klinické účely a je naprosto nepoužitelný pro vnesení jakéhokoli světla do etiologické záhady. Jako takový sehrál v dějinách vědy důležitou roli, ale nyní by měl raději zůstat mezníkem v jejím vývoji.
Říká, že stejně jako syfilis, i lepra se často rozvíjí jako akutní horečnatá vyrážka. Proto tvrdí, že syfilis a lepra musí být totožné nemoci. Tento argument prostě vyžaduje, aby byl zmíněn, aby unesl své vlastní vyvrácení. Proč nemůžeme říci, že všechny nemoci, které se vyvíjejí s akutními horečnatými vyrážkami, jsou totožné? Klade velký důraz na ‚jasné podobnosti‘ mezi sekundárními vyrážkami syfilidy a skvrnami lepry. K tomuto bodu jsem se již obšírně vyjádřil. Poukázal jsem na nevědeckou pozici, do které se dostáváme, když příliš spoléháme na ‚jasné podobnosti‘. Polymorfismus je nejcharakterističtějším rysem syfilitických vyrážek. Papilární, vezikulární, pustulární a různé další přechodné formy se vyskytují vedle sebe bez rozdílu v jedné a téže skupině vyrážek. Nenapodobuje syfilis různé nespecifické formy kožních vyrážek? Jsou tato onemocnění patologicky totožná, protože existují ‚jasné podobnosti‘? Neexistují nemoci etiologicky totožné, a přesto morfologicky odlišné jedna od druhé, jako je bílá od černé? Není rakovina tvrdá a měkká, houbovitá hmota, pak rozsáhlý vřed a zase tvrdý, pevný chrupavčitý uzlík? Existují nemoci morfologicky podobné, které se etiologicky liší. Morfologicky mám na mysli ‚vzhledově‘. Syfilitické, lupusové vředy a vředy na obličeji se diagnostikují velmi obtížně, ale víme, že všechny jsou etiologicky odlišné. Tvrdí, že chrapot a nosový hlas jsou příznaky lepry stejně jako venerického onemocnění. Najdeme někdy chrapot a nosový hlas jako příznaky u nějaké jiné nemoci, které je lidské tělo vystaveno? Odpověď na tuto otázku přenechávám siru W. Moorovi. Dále poznamenává, že při syfilidě a lepře jsou někdy zničeny kosti patra a nosu. Zahrála si někdy rakovina se stejnými kostmi nějakou neplechu? Je vzácné, aby lepra napadla prsty na rukou a nohou? Jsou to oblíbená místa, jež si vybírá syfilis? Připouštím, že někdy jsou si tuberkuly lepry a ložiska syfilidy vzhledově velmi podobné, ale stejně tak lupus, tuberkulóza kůže. Tuberkulóza spolu s výše uvedenými dvěma tvoří patologickou skupinu, která nese název ‚infekční granulomy‘. Rád bych věděl, zda sir W. Moore věří v evoluční teorii nemocí. Pokud ano, může tvrdit, že všechny tři nemoci, které jsou dnes odlišné, mají společný původ, byly kdysi totožné. Nepřísluší mi pouštět se do vědeckých spekulací o etiologii nemocí. Pro všechny praktické účely mi stačí vědět, že tuberkulóza, lepra a syfilis jsou odlišné ve své příčině a ve své přirozené historii. Křivice a skrofulóza byly považovány za potomky syfilidy, ale z modernějšího pohledu jsou obě na venerické nemoci nezávislé. Chce-li sir W. Moore dokázat lékařům svou teorii, pak je jeho povinností prokázat, že jedna z nich nepozorovaně přechází v druhou. Neuvedl jediný případ, kdy by se subjekt s dědičnou nebo získanou syfilidou následně vyvinul v malomocného. Neviděl jsem ani jeden takový případ a neviděl ho ani žádný člen celé lékařské profese na světě. Možná takové případy pozoroval. Musí nám ukázat důvod, proč je lepra v této zemi prakticky neznámá, zatímco syfilis, mírná i těžká, získaná i dědičná, je tak běžná, jak jen může být. Rádi bychom věděli, proč je syfilis (pro všechny praktické účely) léčitelná, zatímco lepra nikoli.
Sir W. Moore dále poznamenává, že zlepšení léčby a zlepšení hygienického prostředí, které zahrnuje ubytování, stravu atd., mohlo vymýtit jednu z forem dědičnosti. Mohu se zeptat, proč ne tu druhou, je-li etiologicky stejná? Nemohou stejný argument s větší silou a věrohodností použít ti, kteří tvrdí, že syfilis a lepra byly odlišné svým původem a průběhem? Mohou argumentovat takto: Právě proto, že obě nemoci jsou ve své podstatě odlišné, jedna zmizela, zatímco druhá zůstala nepostižena. Prostředí, které je nepříznivé pro lepru, se nezdá být nepříznivé pro syfilidu. Ovlivnilo stažení zákona o nakažlivých nemocech z Bombaje nějakým způsobem lepru, stejně jako syfilidu? Možná je příliš krátká doba na to, abychom mohli vyslovit nějaký názor. S pozdravem
A. D. COOPER, L.R.C.P. Lond., M.R.C.S.“https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(02)19651-6/fulltext
V závěru svého dopisu Cooper vyzval Moora, aby ukázal „jediný případ, kdy se subjekt s dědičnou nebo získanou syfilidou následně vyvinul v malomocného“. Cooper tvrdil, že on ani všichni ostatní členové celé lékařské profese na světě takový případ nikdy neviděli. Nejsem si jist, zda Moore výzvu někdy přijal. Domnívám se, že ne, protože názor, že syfilis je od lepry oddělená nemoc, přetrvával. Nicméně necelých deset let po vydání výzvy byl takový případ pozorován. V dokumentu z roku 1899 se uvádělo, že u jednoho muže byla diagnostikována syfilis a podstoupil léčbu. Při tom se u něj objevily příznaky, které byly údajně příznaky lepry. Místo toho, aby pochopili, že tyto příznaky jsou vyvolány stejným léčebným procesem, rozhodli, že dotyčný byl postižen oběma nemocemi současně. Uvažovalo se o tom, zda léčba syfilidy při „léčení“ muže z této nemoci nezhoršila základní infekci leprou. To však bylo považováno za nepravděpodobné a případ zůstal záhadou. Bez ohledu na to je tento případ příkladem, kdy se lepra údajně rozvinula až po syfilidě, čímž byla splněna výzva, kterou Cooper Moorovi předložil a kterou by považoval za požadovaný důkaz, že se ve skutečnosti jedná o stejný chorobný proces:
SYFILIS A LEPRA
„I když je rozdíl mezi leprou a syfilidou v současnosti dobře znám, skutečnost, že v minulosti byly některými autory zaměňovány, a vzácnost výskytu obou nemocí u téže osoby činí zprávu o případu primární specifické infekce u malomocného zajímavou. O takovém případu nedávno informoval ruský lékař dr. Messaroche v časopise Wratch a redakce si ho všimla v časopise Medical Press a Circular. Pacient, muž ve věku 47 let, se dostavil ‚v kondylomatózním stadiu syfilidy‘, ale měl také dvě malé hnědé skvrny na břiše a tvrdý otok levého varlete s edémem šourku. Projevy syfilidy při specifické léčbě vymizely, ale objevily se další hnědé skvrny na břiše. Následná anamnéza případu potvrdila diagnózu lepry a zajímavé je to, že nemoc se zdála být neovlivněna souběžně probíhající syfilidou, pokud z toho nemáme usuzovat, že zjevné zhoršení při specifické léčbě bylo způsobeno vymizením druhé choroby. To zřejmě nebylo tím, kdo případ zaznamenal, naznačeno ani předpokládáno a lze to snad považovat za nepravděpodobné.“
https://jamanetwork.com/journals/jama/article-abstract/475963
V roce 2019 se objevil případ muže, který měl příznaky odpovídající syfilidě i lepře. Autoři připouštějí, že souvislost mezi syfilidou a leprou není dobře zdokumentována. Vzhledem k tomu, že viděli odpovídající klinické příznaky, rozhodli se provést laboratorní vyšetření na obě onemocnění. Laboratorní výsledky samozřejmě ukazovaly jak na syfilis, tak na lepru, a proto bylo rozhodnuto, že se jedná spíše o koinfekci než o stejný léčebný proces:
Koinfekce syfilidy a lepry: náročná diagnóza
„Pozadí: Souvislost mezi syfilidou a leprou není dobře zdokumentována a výskyt ojedinělých případů vyvolává zájem a naznačuje, že k této dvojí koinfekci může dojít.“
„Klíčové poselství: V literatuře je jen málo zpráv o koinfekci sekundární syfilidy a tuberkuloidní lepry. U našeho pacienta byla klinickou anamnézou a laboratorním vyšetřením prokázána současná přítomnost syfilidy a lepry. Zdůrazňujeme důležitost klinického podezření na koinfekci navzdory polymorfismu těchto onemocnění, stejně jako přesné interpretace laboratorních a histopatologických vyšetření pro správné řešení atypických případů.“

Příčiny falešně pozitivních sérologických testů na syfilidu.
https://www.semanticscholar.org/paper/The-laboratory-diagnosis-of-syphilis.-Ratnam/27192472b87e7142161f3c276621c3974565388a
V roce 2019 se také objevil případ syfilidy, který údajně napodoboval tuberkuloidní lepru. V tomto případě byly tyto stavy navíc pozorovány u pacienta s HIV, a tak dostáváme scénář 3 za 1, kdy jsou u jednoho pacienta pozorovány tři příbuzné stavy. Díky klinickým a laboratorním nálezům bylo nutné, aby součástí diferenciální diagnózy byla i lepra. Autoři připustili, že rozlišit lepru a syfilidu je obtížné a že tyto případy se vyskytují jak u HIV pozitivních, tak u HIV negativních pacientů. Testy používané k definitivnímu rozlišení obou onemocnění jsou založeny na metodách, jako je mikroskopie v tmavém poli nebo techniky PCR, u nichž bylo přiznáno, že jsou dostupné pouze některým referenčním centrům a mají relativně nízkou senzitivitu. Senzitivita testů se týká toho, s jakou přesností test odhalí etiologické agens, pokud je v pacientovi skutečně přítomno. Nízká senzitivita znamená, že test ve většině případů selhává:
Sekundární syfilis imitující tuberkuloidní lepru u HIV pozitivního jedince: kazuistika
„Syfilis je velmi polymorfní patologie jak v klinickém, tak histologickém projevu. U osob žijících s virem lidského imunodeficitu je zvýšené riziko atypických nebo agresivnějších projevů sekundární syfilidy, včetně nodulárních nebo ulcerativních lézí (lues maligna), keratodermie a plakových lézí. Zde uvádíme případ sekundární syfilidy u osoby s HIV s klinickými a histologickými rysy naznačujícími tuberkuloidní lepru. Pro správnou diagnózu je nutný vysoký index podezření a doplňující testy.“
„Histologické vyšetření u tuberkuloidní lepry typicky ukazuje dermální lymfohistiocytární granulomatózní infiltrát sledující průběh nervu. Vzhledem k tomu, že v tomto případě byly zaznamenány podobné nálezy spolu s odpovídajícím klinickým obrazem, byla tuberkuloidní lepra součástí diferenciální diagnózy.“
„Rozlišení mezi syfilidou a leprou může být obzvláště obtížné. Předchozí náročné případy syfilidy byly popsány jak u HIV pozitivních, tak u HIV negativních pacientů. Definitivní diagnóza obou entit je založena na testech, jako je mikroskopie v tmavém poli nebo techniky PCR, což jsou metody, které jsou dostupné pouze některým referenčním centrům a které mají relativně nízkou senzitivitu. Obě onemocnění se navíc vyskytují častěji u lidí s HIV než v běžné populaci.“https://journals.sagepub.com/doi/abs/10.1177/0956462419869136?journalCode=stda
Posledním příkladem je případ, kdy byla diagnostikována lepra, syfilis a HIV. Autoři připouštějí, že kožní léze pozorované u pacientů s HIV mohou připomínat jiná onemocnění, jako je lepra a syfilis, a často vedou k chybné a opožděné diagnóze. Uvádí se, že koinfekce mezi HIV, syfilidou a leprou je vzácná a že není objasněna. Diagnóza koinfekce byla potvrzena laboratorními vyšetřeními, kterými byly acidorezistentní bacily lepry spolu se sérologickým vyšetřením na syfilidu a HIV. I když se tvrdí, že se jedná o vzácné onemocnění, jak často se u jednoho pacienta vyšetřují všechny tři choroby? Možná by tento „vzácný“ výskyt nebyl tak vzácný, kdyby kliničtí lékaři pravidelně prováděli vyšetření na každou chorobu u každého pacienta, kterého vidí? Na druhou stranu, pokud testy s nízkou senzitivitou většinou selhávají, jak by si vůbec někdo mohl být jistý, že výsledky jsou vůbec přesné? Je zajímavé, že navzdory tomu, že byly diagnostikovány tři různé stavy, které obvykle vyžadují tři různé způsoby léčby, zůstala léčba poskytovaná tomuto pacientovi stejná, jako by šlo o samostatnou diagnózu.
Koinfekce lepry, syfilidy a HIV: případová zpráva
„Klinické projevy lepry se projevují kožními lézemi od hypopigmentovaných až po nodulární léze a poškození nervů (Ustianowski, 2006). Podobně jako u syfilidy může kožní léze tvořit ulcerace, makulopapulární až nodulární (Lynn, 2004). U pacientů s HIV se často vyskytuje několik kožních onemocnění současně nebo postupně. Obecně platí, že neinfekční kožní abnormality nejsou prognostické pro rychlou progresi imunosuprese, ale mohou být specifickými markery stadia onemocnění HIV (Maurer, 1998). Všechny mohou připomínat jiná onemocnění a vést k chybné a opožděné diagnostice pro lékaře.
Koinfekce lepry, syfilidy a HIV jsou velmi vzácné a jejich vzájemný vztah zůstává nejasný. Cílem této zprávy je představit případ 55letého muže, u kterého byla diagnostikována lepra s latentní syfilidou a HIV. Doufejme, že tento článek může lékařům připomenout možnou koincidenci těchto infekčních onemocnění.“
„Uvádíme případ 55letého muže s leprou BL/LL, s latentní syfilidou a infekcí HIV. Kožní projevy a histopatologický nález byly atypické, ale tyto byly podpořeny laboratorními vyšetřeními, kterými byly acidorezistentní bacily, sérologické vyšetření na syfilidu a sérologie HIV. Z tohoto případu vyplývá, že koinfekce mezi těmito třemi nemocemi je zřejmě možná, klinické a histologické příznaky mohou být atypické, protože mezi nimi dochází ke vzájemné interakci. Obecně platí, že terapie je stejná, jako kdyby se onemocnění vyskytovala samostatně.“
Syfilis a HIV

„Rozdíl mezi syfilidou a infekcí HIV je složitý a stále není zcela objasněn, přestože existují více než dvě desetiletí klinických zkušeností s pacienty s koinfekcí.“
https://www.bestonlinemd.com/difference-between-syphilis-and-hiv/
To nás přivádí k další souvislosti, která je zřídka zkoumána, a to ohledně podobnosti mezi syfilidou a AIDS. Obě tato onemocnění se údajně přenášejí pohlavním stykem. Projevují se podobnými příznaky a mají latentní období bez příznaků onemocnění, které může trvat desítky let, ne-li neomezeně dlouho. Pod jejich hlavičkou jsou obsaženy četné další nesouvisející stavy. Toxické léky (rtuť/arsen/penicilin u syfilidy a AZT/ARV u HIV/AIDS), které se používají k boji proti těmto stavům, jsou smrtelnější než samotné nemoci. Příznaky způsobené těmito jedy se staly součástí popisu příznaků onemocnění. Ve všech ohledech jsou syfilis a AIDS naprosto stejné monstrum, které bylo podvodně označeno různými názvy. Jediným rozdílem mezi nimi jsou, kromě změny názvu, neprokázaná etiologická agens, přičemž jedním je bakterie a druhým „virus“.
Při zkoumání této souvislosti je třeba si nejprve uvědomit, že když se v 80. a 90. letech minulého století HIV/AIDS objevil a počet případů začal narůstat, počet případů syfilidy začal klesat. To je vždy jasným znamením, že tytéž příznaky nemoci byly přeznačeny a je jim dávána přednostní diagnóza s novým žhavým názvem a příčinou. Podle údajů Centra pro kontrolu a prevenci nemocí (CDC) sice před nástupem AIDS případů syfilidy přibývalo, ale jakmile se v roce 1983 epidemie AIDS dostala do popředí, začaly celostátní případy syfilidy klesat. Tvrdili, že mediální pozornost věnovaná AIDS mohla nepřímo ovlivnit míru výskytu:
Syfilis – Spojené státy, 1983
„Ačkoli výskyt primární a sekundární syfilidy ve Spojených státech neustále rostl z nejnižší hodnoty 9,4 případů na 100 000 obyvatel v roce 1977 na 14,6 případů na 100 000 obyvatel v roce 1982, hlášený celostátní výskyt se v roce 1983 snížil na 14,1 případů na 100 000 obyvatel. Hlášených případů primární a sekundární syfilidy bylo v roce 1983 celkem 32 698, což představuje 3% pokles oproti 33 613 případům hlášeným v roce 1982.“
„Pokles celostátního výskytu hlášených případů syfilidy může částečně představovat reakci na doporučení orgánů veřejného zdraví snížit rizika pohlavně přenosných chorob. Vzhledem k pozornosti, kterou média věnují syndromu získaného selhání imunity (AIDS) a herpesu, může být výskyt syfilidy ovlivněn nepřímo, podobně jako byl v některých lokalitách ovlivněn výskyt kapavky.“
Podobný trend byl zaznamenán i v Anglii, kde došlo k masivnímu poklesu téměř všech pohlavně přenosných chorob, které nejsou způsobeny HIV. Počet případů syfilidy klesl z 1500 ročně v polovině 80. let na 150 případů v polovině 90. let, zatímco počet případů HIV se stabilizoval a koncem 90. let začal narůstat:
Kampaň proti AIDS v 80. letech 20. století
„I když cílem kampaně byl virus HIV, ve skutečnosti měla zásadní vliv na všechny pohlavně přenosné infekce. Po kampani klesl počet diagnostikovaných případů kapavky v Anglii a Walesu z přibližně 50 000 v roce 1985 na pouhých 18 000 v roce 1988 – a do poloviny 90. let 20. století klesl na minimum 20. století. Počet případů syfilidy klesl z přibližně 1500 ročně v polovině 80. let na přibližně 150 v polovině 90. let.
Počet nově diagnostikovaných případů HIV, který v roce 1985 přesáhl 3 000, klesl během tří let o třetinu. Počet nových diagnóz zůstal relativně stabilní až do roku 1999. Od té doby se více než zdvojnásobil na 7 000 nových diagnóz ročně.“
Dalším ukazatelem je to, co se děje mezi případy jednotlivých nemocí, když se objeví nová léčba, jako například při zavedení antiretrovirotik (ARV), která jsou o něco méně toxická než AZT, na konci 90. let k léčbě HIV. Když na konci 90. let a počátkem roku 2000 klesl počet případů HIV/AIDS, aby se vytvořilo zdání, že léčba antiretrovirotiky je účinná, počet případů syfilidy začal opět stoupat. Mezi těmito nemocemi tedy existuje jasný vztah. Když se zvyšuje počet případů jedné z nich, druhá klesá a naopak:
Aktuální informace o globální epidemiologii syfilidy
„Koncem 90. let 20. století došlo v mnoha zemích s endemickým výskytem syfilidy k prudkému poklesu prevalence, což bylo z velké části považováno za důsledek zavedení léčby syndromů pohlavně přenosných infekcí, změn v chování a vlivu úmrtnosti na AIDS narušující sexuální sítě. Od zavedení antiretrovirové terapie (ART) se však míra výskytu syfilidy zvýšila, zejména u mužů, kteří mají sex s muži, možná v důsledku rekonstrukce sexuálních sítí a zvýšené frekvence sexuálních kontaktů.“
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6089383/?report=reader

Nejdůležitější informace z tohoto dalšího zdroje ukazují velmi zajímavé souvislosti mezi syfilidou a HIV/AIDS. Článek se nejprve zaměřuje na stigma, kterému byli vystaveni ti, kteří byli označeni za nemocné syfilidou a nakonec byli léčeni toxickým „lékem“ obsahujícím rtuť. Nemoc byla považována za boží odplatu za „sexuální spojení člověka s opicí“, což v dnešní době vytváří paralely s HIV. Většina případů syfilidy je hlášena u osob, které jsou HIV pozitivní. Vzhledem k tomu, že léze jsou si navzájem velmi podobné, diagnóza syfilidy u pacientů s HIV může prý být hůře zjistitelná. Ve studiích prováděných před používáním antiretrovirových léků se dospělo k závěru, že přítomnost syfilidy může být spolupůsobícím faktorem, který urychluje vývoj od HIV k AIDS. Je tedy zřejmé, že tato onemocnění spolu neoddělitelně souvisejí.
Velmi zajímavé na tomto článku je, že uvádí dva případy, které ukazují souvislost mezi syfilidou a HIV. První se týká muže jménem Kelly, který byl testován na syfilidu poté, co se rozvedl a našel si v místních lázních více sexuálních partnerů. Jeho krevní testy prokázaly latentní syfilidu (tj. žádné příznaky), a tak mu lékař doporučil punkci páteře, aby se ujistil, že nedošlo k neurologickému postižení, a výsledek byl negativní. Dostal standardní léčbu třemi injekcemi penicilinu, aby se infekce „vyléčila“. Vzhledem k jeho syfilidě byl testován na HIV a tento test byl nakonec také pozitivní. Tato situace je podobná tomu, co se stalo mému příbuznému, s tím, že zde nebyli zapojeni žádní sexuální partneři a testování a léčba byly v podstatě vynucené. Penicilinové injekce používané jako „lék“ jsou toxické a mohou vést k rychlému zhoršení zdravotního stavu člověka. Diagnóza HIV přišla až po „vyléčení“ syfilidy.
Druhý prezentovaný případ se týkal ženy jménem Sheila. Ta si všimla léze na noze, kterou považovala jen za nějaké kousnutí. Po naléhání kamarádky se nechala otestovat na syfilidu a HIV. Oba výsledky byly pozitivní. Sheila je nyní veřejnou mluvčí, která při svých přednáškách o AIDS zahrnuje do diskuse i syfilidu, protože měla pocit, že o souvislosti mezi oběma nemocemi není dostatečné povědomí.
V článku se dále uvádí, že někteří považují syfilidu za spolupůsobící faktor, který vede k AIDS, a že mezi těmito případy existuje synergie. Pokud dochází k nárůstu syfilidy, dochází podle nich i k nárůstu AIDS. Dr. Sandra Larsenová, specialistka na syfilidu z CDC, v článku uvádí, že syfilis může „napodobovat“ stejné oportunní infekce a rakovinu i stejné příznaky AIDS. Na syfilidu proto začali testovat pacienty s AIDS, kteří měli příznaky spojené s terciární syfilidou, i když tito lidé byli v minulosti na syfilidu testováni negativně. Tvrdilo se, že tyto případy byly nějakým způsobem „přehlédnuty“. Opakované studie ukázaly, že infekce syfilidy a zejména reinfekce nebyly současnými testy odhaleny. CDC odhadovalo, že na konci 70. let 20. století bylo 325 000 případů neléčené syfilidy, které nějakým způsobem zmizely. Proto nyní pracují na způsobech, jak využít PCR, sérologické a antigenní testy, aby se pokusili zachytit tyto „opomenuté“ případy syfilidy, které záhadně zmizely s nástupem AIDS:
Tajný život syfilidy
„Syfilis, po staletí tak obávaná, že byla známá jako ‚velké‘ (na rozdíl od malých) neštovice, se vyznačovala jak touhou svalovat vinu na druhé, tak svou ničivou silou. Středověká města vyháněla syfilitiky za své brány nebo je ‚léčila‘ rtuťovými mastmi, po kterých se jim třásla těla a vypadávaly zuby, než zemřeli. Ve Spojených státech byli syfilitici ještě dlouho do 20. století podrobováni toxické léčbě, a to jak fyzické, tak morální: drahým a neúčinným lékům, stejně jako veřejnému odsouzení za ‚morové skvrny‘ a přenášení infekce na ‚nevinné oběti‘. Teoretici zabývající se původem syfilidy poukazovali na vzdálené kontinenty a nevýslovné činy: Kolumbova cesta do Ameriky, vládní spiknutí (Španělé prý smíchali krev malomocných s řeckým vínem) nebo na věčné favority – boží odplatu a sexuální spojení člověka s opicí. Říká vám to něco?
Dnes, po zavedení penicilinu a ve srovnání s AIDS, se velké neštovice zdají být maličkostí. Pro ty, kdo se potýkají s HIV, je však Treponema pallidum – bakterie ve tvaru vývrtky (spirocheta), která způsobuje syfilidu – poučením z minulosti i současným nebezpečím. V posledních dvou letech byly v mnoha městských centrech hlášeny epidemie; prakticky ve všech případech se jednalo o lidi s HIV. Syfilis – přesněji řečeno léze (tzv. šankry) nebo vyrážky, které v počátečních stadiích způsobuje – zvyšuje riziko přenosu HIV a může být u HIV pozitivních osob hůře odhalitelná. Lékaři zaznamenali případy, kdy syfilis u lidí s oslabeným imunitním systémem postoupila do čtvrté, neurologicky nejškodlivější fáze během několika měsíců, nikoliv let. A některé studie z doby před zahájením vysoce aktivní antiretrovirové terapie (HAART) zjistily, že syfilis může být spolupůsobícím faktorem, který urychluje rozvoj z HIV na AIDS.“
„Kellymu, kterému je nyní 45 let, zavolali ze zdravotního oddělení v jeho zaměstnání v Salt Lake City v Utahu. Nedávno se rozvedl a svoji sexuální orientaci stále skrýval, a tak si hledal sexuální partnery na jediném místě, kde se cítil bezpečně – v místních lázních. Bylo to na počátku epidemie AIDS a telefonát ze zdravotního oddělení byl prvním znamením, že hrátky s muži jsou ‚skutečný život, ne jen čirá zábava‘. Jeho krevní testy prokázaly latentní syfilidu, a tak mu lékař doporučil punkci páteře, aby se ujistil, že nedošlo k neurologickému postižení.Test neprokázal žádné abnormality v mozkomíšním moku, a tak se Kelly zbavil infekce standardní léčbou latentní syfilidy: injekcemi penicilinu ‚jednou týdně po dobu tří týdnů střídavě do hýždí‘. Jeho syfilitický stav, jakkoli dočasný, byl však vodítkem k trvalejšímu zdravotnímu problému. ‚Nebýt syfilidy, ani by mě nenapadlo udělat si test na HIV,‘ říká Kelly. ‚Takhle jsem nějakou dobu čekal. Později jsme tam šli s mým novým přítelem oba. Byl jsem pozitivní. Stejně tak on.‘ “
„Sheila, 32 let, je obyvatelkou okresu Wake, která na vlastní kůži chápe hodnotu osvětové činnosti. ‚Nikdy jsem o syfilidě nic neslyšela, dokud jsem se nezačala léčit,‘ říká. ‚Měla jsem na noze lézi – myslela jsem si, že mě něco kouslo. Kamarádka se mě zeptala, jestli nevím, co to je? Sheilin pozitivní test na syfilidu ji přiměl k tomu, aby se odhodlala k testu na HIV – rovněž pozitivnímu. Po devíti hospitalizacích se cítí dobře a pracuje jako dobrovolnice v jedné z organizací zabývajících se AIDS v Raleighu, kde syfilidu zahrnuje do svých přednášek o AIDS. ‚I když se klade takový důraz na HIV, o jiných pohlavně přenosných chorobách moc neslyšíte,‘ říká. ‚Upřímně si myslím, že kdyby tam byli lidé, kteří by mluvili o tom, jak se chránit, byla bych v bezpečí.‘
Mlčení kolem syfilidy se podle některých výzkumníků může rozšířit z ulice do výzkumné laboratoře. Navzdory rozšířenému skepticismu vidí v syfilidě kofaktor nebo dokonce příčinu AIDS. Poukazují nejen na epidemiologickou synergii mezi syfilidou a AIDS – nárůst syfilidy pravidelně předchází novým epidemiím AIDS po celém světě – ale i na lékařskou literaturu z doby před nástupem antibiotik. ‚Tuberkulóza, vzácné druhy rakoviny a pneumonie – to všechno byly zdokumentované, i když neobvyklé projevy syfilidy před érou antibiotik,‘ říká Joan McKennová, výzkumná fyzioložka, jejíž článek z roku 1986 v časopise Medical Hypotheses poprvé představil souvislost mezi AIDS a syfilidou.Joan McKennová našla nepravděpodobného spojence v dr. Sandře Larsenové, tehdejší expertce na syfilidu v CDC. ‚Klinické projevy syfilidy, které v průběhu století nabývaly různých podob, se nyní změnily tak, že napodobují výskyt oportunních infekcí a rakoviny, které mohou doprovázet infekci HIV, a také klinické příznaky samotného AIDS,‘ napsala Larsenová. McKennová začala posílat pacienty s AIDS na potvrzující testy na syfilidu, a to i v případě, že jejich první testy byly negativní. ‚Měli jsme lidi, u kterých se první testy ukázaly jako negativní, i když měli známé infekce a terciární příznaky,‘ říká. ‚Tyto případy syfilidy byly přehlíženy.‘
McKennová se nyní angažuje ve Vaca Valley Church of Science ve Fairfieldu v Kalifornii a Larsenová je v důchodu. Jiní, kteří se zajímali o souvislost mezi AIDS a syfilidou, tuto teorii koncem 80. let zavrhli, když lékaři léčili pacienty s HIV nitrožilně podávanými antibiotiky a zjistili, že tito lidé přesto onemocněli a zemřeli. Myšlenku, že nová forma chronické syfilidy může být zaměňována za infekce související s HIV, však udržovali při životě torontský výzkumník John Scythes a jeho kolega Colman Jones. ‚Opakované studie ukazují, že infekce syfilidy a zejména reinfekce nemusí být současnými testy odhaleny,‘ říká Jones. Takže někteří z těch, o kterých říkáme, že se ze syfilidy vyléčili, mohou být naopak přehlédnuti. CDC odhaduje, že na konci 70. let 20. století bylo 325 000 případů neléčené syfilidy. Kam se poděly?“
„Nakonec budou vědci možná schopni kultivovat spirochetu syfilidy u dlouhodobě nakažených pacientů stejným způsobem, jakým kultivovali spirochetu boreliózy. Mezitím řada společností vyvíjí testy schopné zachytit syfilidu, kterou stávající testy opomíjejí. ‚Ve vývoji je mnoho takových testů,‘ říká dr. Robert Baughn z oddělení mikrobiologie na Baylor College of Medicine v texaském Houstonu: ‚Existuje test Western blot, testy PCR, které extrahují genetický materiál ze spirochety, a také řada testů využívajících rekombinantní antigeny T. pallidum namísto antigenů používaných standardními konfirmačními testy.‘ Žádný z nich zatím nebyl schválen pro klinické použití, ačkoli přinejmenším jeden test s rekombinantními antigeny, nazvaný TrepCheck, prokázal v předběžném výzkumu vyšší senzitivitu než standardní testy.“
Další zdroj pojednává o tom, jak nárůst případů syfilidy napodoboval HIV, až po zaměření na homosexuální muže, injekční uživatele drog a osoby provozující sex za peníze a drogy. Uvádí se, že na počátku epidemie HIV koinfekce se syfilidou zhoršila příznaky syfilidy, což je opak předchozího zdroje, který uvádí, že syfilis urychlila přechod na AIDS. HIV pozitivní pacienti se syfilidou mohou mít ve srovnání se svými negativními protějšky více šankrů. Mohou se u nich současně vyskytovat příznaky primární i sekundární syfilidy. Tito pacienti mohou přejít do terciární syfilidy rychleji než ostatní. Mohou se u nich také častěji vyskytovat zánět zrakového nervu, uveitida a další oční projevy syfilidy. Tento článek bohužel neuvádí, že je dobře známo, že antiretrovirové léky mohou způsobit mnoho z těchto zhoršujících se příznaků, které se vyskytují u pacientů s HIV. Není tedy žádnou záhadou, proč se u HIV pozitivních mohou vyskytovat horší příznaky než u těch, kteří jsou HIV negativní. HIV pozitivní pacienti jsou běžně vystaveni delší a toxičtější léčbě než jejich negativní protějšky.
Článek dále vysvětluje, že testování na syfilidu u pacientů s HIV může být z různých důvodů složité. Mohou se objevit neobvyklé a protichůdné výsledky vyšetření protilátek, falešně negativní a/nebo opožděně pozitivní výsledky a falešně pozitivní výsledky v důsledku zkřížené reaktivity. Jinými slovy, výsledky testů jsou velmi nespolehlivé a pro každou příležitost mají připravenou výmluvu. Vzhledem k této nespolehlivosti se klinickým lékařům doporučuje, aby pacienty s HIV v případě podezření na syfilidu považovali za pozitivní a z důvodu opatrnosti je přeléčili:
Syfilis a HIV: Střet dvou epidemií
„Podobně jako epidemie HIV postihuje současná epidemie syfilidy především tři skupiny: muže mající sex s muži (MSM), injekční uživatele drog a osoby, které provozují sex za peníze nebo drogy. CDC odhaduje, že v roce 2008 tvořily případy mužů majících sex s muži (MSM) více než 60 % všech nově diagnostikovaných případů primární a sekundární syfilidy v USA. Ženy tvoří mnohem menší část případů, ale výskyt v této skupině v posledních 10 letech stoupá – tento trend by mohl souviset s vysokým podílem mužů majících sex s muži (MSM), kteří provozují sex se ženami. V jedné studii ze subsaharské Afriky činil tento podíl více než 90 %.“
„Otázka, zda infekce HIV mění přirozený průběh syfilidy, zůstává kontroverzní. Na počátku epidemie HIV naznačovaly kazuistiky a série případů, že koinfekce HIV vede k agresivnějšímu průběhu syfilidy. Novější studie však popisují pouze několik významných rozdílů v projevech, které pravděpodobně vznikají v důsledku imunitní dysfunkce u pacientů infikovaných HIV. Tyto rozdíly jsou zdůrazněny níže:
- U pacientů infikovaných HIV se mohou vyskytovat vícečetné šankry, které jsou hlubší a pomaleji se vstřebávají než solitární šankry, které se obvykle vyskytují u pacientů, kteří nejsou infikovaní HIV.
- Primární a sekundární syfilis se u pacientů s HIV infekcí překrývají častěji než u pacientů bez HIV infekce. Ve skutečnosti se u jedné čtvrtiny koinfikovaných pacientů vyskytuje souběžné primární a sekundární onemocnění.
- U pacientů infikovaných HIV může dojít k progresi do terciární syfilidy rychleji než u pacientů neinfikovaných HIV, což vede k časnějšímu nástupu kardiovaskulárních a neurologických následků.
- Zánět zrakového nervu, uveitida a další oční projevy syfilidy jsou běžné u pacientů infikovaných HIV, ale ne u pacientů neinfikovaných HIV. Tento atypický projev syfilidy je klinicky významný: Jedna studie ukázala, že 85 % HIV infikovaných pacientů s oční syfilidou mělo současně neurosyfilidu.
Vzhledem k těmto rozdílům by měli mít kliničtí lékaři zvýšené podezření na neurosyfilidu u pacientů infikovaných HIV, zejména u těch, kteří mají oční příznaky.“
„Ve většině případů je sérologické vyšetření na syfilidu u pacientů infikovaných HIV spolehlivé, zejména u těch, kteří nejsou výrazně imunokompromitovaní. Problémy však mohou nastat v následujících případech:
- Neobvyklé sérologické odpovědi, například vyšší titry, než se očekávalo. V jedné studii byl geometrický průměr titru rychlého plazmatického reaginového testu (RPR) obecně vyšší u osob infikovaných HIV než u osob neinfikovaných HIV, zejména při sekundární syfilidě. Za toto zjištění může být odpovědná nepřiměřená aktivace B-buněk v důsledku souběžné infekce HIV.
- Falešně negativní výsledky nebo opožděná séroreaktivita. Falešně negativní výsledky mohou být způsobeny buď prozonovým efektem (absence aglutinace v důsledku nadbytku protilátek interferujících se shlukováním komplexů antigen-protilátka), nebo selháním B-buněk v pozdním stadiu HIV infekce. U jedinců infikovaných HIV byly zaznamenány zhoršené reakce na polysacharidové a proteinové antigeny, což činí sérologickou diagnostiku některých infekcí, včetně syfilidy, nespolehlivou. Ve skutečnosti byly zaznamenány nejméně dva případy séronegativní sekundární syfilidy u pacientů s AIDS.
- Biologické falešně pozitivní výsledky v důsledku infekce HIV a zkřížené reaktivity antigenů. Takové falešně pozitivní výsledky se mohou vyskytnout, ale kliničtí lékaři musí být opatrní, aby nepřipisovali pozitivní výsledky netreponemových testů samotné infekci HIV, a to i v případě, že titry jsou velmi nízké. To by mohlo vést k nedostatečné léčbě syfilidy u vysoce rizikové populace, což by mělo závažné důsledky pro veřejné zdraví.
Pokud se výsledky sérologických testů zdají být sporné, měly by být při stanovení správné diagnózy zváženy klinické a laboratorní údaje společně. Pokud nejistota přetrvává, je pravděpodobně nejlepší se přiklonit na stranu nadměrné léčby, aby se předešlo možným dlouhodobým klinickým důsledkům a důsledkům pro veřejné zdraví.“
https://www.jwatch.org/ac201009030000001/2010/09/03/syphilis-and-hiv-intersection-two-epidemics
Faktory, o kterých je známo, že způsobují falešně pozitivní výsledky testu na protilátky proti HIV:
- Protilátky proti karbohydrátům
- Přirozeně se vyskytující protilátky
- Pasivní imunizace: příjem gamaglobulinů nebo imunoglobulinů (obsahuje protilátky, podává se jako profylaxe proti infekci)
- Malomocenství
- Tuberkulóza
- Mycobacterium avium
- Systémový lupus erythematodes
- Selhání ledvin
- Hemodialýza/selhání ledvin
- Léčba interferonem alfa u pacientů podstupujících hemodialýzu
- Chřipka
- Očkování proti chřipce
- Herpes simplex I
- Herpes simplex II
- Infekce horních cest dýchacích (chřipka nebo nachlazení)
- Nedávná virová infekce nebo expozice virovým vakcínám
- Těhotenství
- Malárie
- Vysoká hladina cirkulujících imunokomplexů
- Hypergamaglobulinémie (vysoké hladiny protilátek)
- Falešně pozitivní výsledky dalších testů, včetně testu RPR na syfilidu
- Revmatoidní artritida
- Očkování proti hepatitidě B
- Očkování proti tetanu
- Transplantace orgánů
- Transplantace ledvin
- Protilátky proti lymfocytům
- Protilátky proti kolagenu (nacházejí se u gayů, hemofiliků, Afričanů obou pohlaví a lidí s malomocenstvím)
- Sérum pozitivní na revmatoidní faktor, antinukleární protilátky (obojí bylo zjištěno u revmatoidní artritidy a dalších autoprotilátek)
- Autoimunitní onemocnění: systémový lupus erythematodes, sklerodermie, onemocnění pojivové tkáně, dermatomyositida
- Zhoubné novotvary (rakovina)
- Alkoholická hepatitida/alkoholické onemocnění jater
- Primární sklerotizující cholangitida
- Hepatitida
- Syndrom „lepkavé“ krve (u Afričanů)
- Protilátky s vysokou afinitou k polystyrenu (používanému v testovacích soupravách)
- Krevní transfuze, vícenásobné krevní transfuze
- Mnohočetný myelom
- HLA protilátky (proti leukocytárním antigenům třídy I a II)
- Protilátky proti hladkému svalstvu
- Protilátky proti parietálním buňkám
- Protilátky IgM proti hepatitidě A
- Anti-Hbc IgM
- Podávání lidských imunoglobulinových preparátů shromážděných před rokem 1985
- Hemofilie
- Hematologické maligní poruchy/lymfom
- Primární biliární cirhóza
- Stevens-Johnsonův syndrom
- Q-horečka s přidruženou hepatitidou
- Tepelně zpracované vzorky
- Lipemické sérum (krev s vysokým obsahem lipidů)
- Hemolyzované sérum
- Hyperbilirubinémie
- Globuliny produkované během polyklonálních gamapatií (které jsou pozorovány u rizikových skupin AIDS)
- Chybná interpretace zkřížených reakcí u zdravých jedinců
- Normální lidské ribonukleoproteiny
- Jiné retroviry
- Antimitochondriální protilátky
- Antinukleární protilátky
- Antimikrozomální protilátky
- Protilátky proti antigenu T-lymfocytů
- Proteiny na filtračním papíru
- Virus Epstein-Barrové
- Viscerální leishmanióza
- Receptivní anální sex
Reference na: http://www.virusmyth.com/aids/hiv/cjtestfp.htm
Výše uvedené informace o testech potvrdil i další zdroj, který uvádí, že testování na syfilidu je nespolehlivé a zkříženě reaguje s testy na protilátky proti HIV. Nicméně i v případě podezření na syfilidu je obtížné ji diagnostikovat vzhledem k její podivuhodné schopnosti napodobovat tolik nemocí a pro diferenciální diagnózu nelze vytvořit konečný výčet příznaků a symptomů. Uvádí se, že testy mohou být modifikovány a/nebo být pozitivní po delší době kvůli současně probíhající infekci syfilidou a virem HIV. Testy jsou nespolehlivé také při vyšetření lézí v ústech kvůli tomu, že údajně existují nepatogenní treponemy, které jsou identické a mohou být zaměněny s T. pallidum. Kvůli této nespolehlivosti se k určení diagnózy používají jiné testy, které jsou rovněž považovány za nespolehlivé. Prvním z nich je reaginový test na protilátky, který může být pozitivní u mnoha jiných onemocnění než syfilis, a proto jej nelze použít pro stanovení diagnózy. Ke snaze o stanovení přesné diagnózy se využívá také test na přítomnost částic T. pallidum, enzymatické imunotesty a testy na „specifické“ protilátky IgM. Připouští se však, že tyto testy jsou obtížně interpretovatelné a že nemohou rozlišit mezi infekcí způsobenou T. pallidum a infekcí způsobenou jinými treponemami. Jinými slovy, jsou také bezcenné. Vzhledem k tomu, že testy nedokážou přesně diagnostikovat syfilidu a test na HIV zkříženě reaguje s biologickými markery spojenými se syfilidou, nelze říci, zda případy HIV/AIDS nejsou ve skutečnosti případy syfilidy:
Syfilis a infekce HIV
„Klinický průběh a sérologické testy na syfilidu mohou být modifikovány současnou infekcí HIV. Pozoruhodné je, že sérologické testy mohou být pozitivní až po delší době, zatímco k rozvoji neurosyfilidy může dojít rychleji ve srovnání se situací u pacientů, kteří nejsou infikováni HIV.
Laboratorní diagnostika syfilidyVzhledem k tomu, že infekce syfilidou může imitovat řadu onemocnění, je obtížné sestavit užitečný seznam všech příznaků a symptomů, u nichž by se mělo uvažovat o diagnóze. Jak jednou řekl významný lékař sir William Osler: „Kdo zná syfilidu, zná medicínu.“ Obecně lze říci, že všichni pacienti s neurologickými příznaky by měli být vyšetřeni na syfilidu, stejně jako těhotné ženy a pacienti s jinými pohlavními chorobami.
Zařízení pro provádění mikroskopie v temném poli k vyhledávání treponem jsou k dispozici v několika málo laboratořích. Kromě toho je tento test nespolehlivý při vyšetřování lézí v ústech, protože nepatogenní treponemy mohou být zaměněny s T. pallidum. Existují však dvě skupiny testů, které lze použít:
Reaginové testy detekují protilátky proti kardiolipinu, mohou však být pozitivní i u jiných stavů než syfilis. I když nejsou diagnostické pro syfilidu, jsou užitečné pro sledování reakce pacienta na léčbu poté, co byla diagnóza potvrzena specifickým testem. Test VDRL (Venereal Diseases Research Laboratory) je reaginový test.
Mezi specifické testy patří test na přítomnost částic T. pallidum, enzymatické imunotesty a testy na specifické protiátky IgM.
Výsledky sérologických testů mohou být obtížně interpretovatelné, proto je třeba vždy požádat o radu konzultanta mikrobiologa nebo konzultanta v oboru genitourinární medicíny. Každý pacient s pozitivními sérologickými testy na syfilidu by měl být odeslán ke konzultantovi v oboru genitourinární medicíny.
Sérologické testy na syfilidu nedokáží rozlišit mezi infekcí způsobenou T. pallidum a infekcí způsobenou jinými treponemami, jako jsou původci frambézie a pinty.“
Velcí imitátoři

Kromě toho, že syfilidu a HIV nelze v laboratoři přesně rozlišit, existuje mezi těmito dvěma nemocemi ještě jedna podobnost. Stejně jako se syfilis během své rozsáhlé historie stala známou jako „velký imitátor“, tak se jím stal i AIDS. Ve skutečnosti se stal „novým velkým imitátorem“, což znamenalo, že nahradil předchozí nemoc nesoucí tuto přezdívku, zejména proto, že mezi své příznaky absorboval i neurologické příznaky spojené se syfilidou:
AIDS: Nový „velký imitátor“
„První vydání knihy Russella Braina ‚Nemoci nervového systému‘ (‚Diseases of the Nervous System‘) (1933) uvádí, že syfilis je nejčastějším onemocněním nervového systému a je příčinou každého sedmého případu organického nervového onemocnění. Nová pozorování týkající se syndromu získaného selhání imunity (AIDS) evokují tyto ponuré historické perspektivy týkající se skutečných a potenciálních podobností mezi AIDS a syfilidou. Syndrom získaného selhání imunity se nyní také stal ‚velkým imitátorem‘, rozhodně pokud jde o neurologické syndromy, které byly popsány. Tyto neurologické syndromy, zejména demence při AIDS, jsou stále častěji zaznamenávány u pacientů bez jiných klinických projevů AIDS nebo komplexu souvisejícího s AIDS (ARC).“
https://agsjournals.onlinelibrary.wiley.com/doi/full/10.1111/j.1532-5415.1987.tb04672.x
AIDS však není jedinou nemocí, která si spolu se syfilidou vysloužila označení „velký imitátor“. Nebyla dokonce ani první. Před prohlášením z roku 1987 to byla v roce 1961 tuberkulóza, další onemocnění, které prý bývá pravidelně zaměňováno se syfilidou i HIV, které tento titul rovněž získalo:
Druhý „velký imitátor“ – tuberkulóza
„Již dlouho je známo, že syfilis je schopna napodobovat mnoho jiných nemocí. Méně se zdůrazňuje to, že různé jiné stavy dokáže napodobovat i tuberkulóza. Povědomí o atypických klinických projevech tuberkulózy je však stále důležitější, protože index podezření na onemocnění má tendenci klesat s jeho klesající prevalencí.“
https://jamanetwork.com/journals/jama/article-abstract/331211
Dalším onemocněním, které se často zaměňuje při diagnostice syfilidy i HIV, je lupus, autoimunitní onemocnění, které může probíhat ve stadiích a projevuje se stejnými příznaky, jako jsou vyrážky, léze, horečka, úbytek hmotnosti a schopnost poškozovat nervový systém. Uvádí se, že lupus také ovlivňuje laboratorní výsledky HIV a může vyvolat i „falešně pozitivní“ diagnózy HIV. Stejně jako u dříve uvedených onemocnění si i lupus vysloužil označení „velký imitátor“ kvůli svému různorodému projevu:
Lupus: velký imitátor
„Lupus je záludné onemocnění, které se maskuje za různé stavy. To má za následek, že mezi nástupem příznaků a okamžikem, kdy se člověk dozví diagnózu, uplyne v průměru šest let. Rozebíráme základy tohoto záhadného onemocnění, abyste mohli lépe sledovat své příznaky.“
„Lidé nazývají lupus ‚velkým imitátorem‘, protože jeho příznaky často napodobují příznaky jiných onemocnění, včetně fibromyalgie, cukrovky a boreliózy. U člověka s lupusem se mohou příznaky měnit a mohou přicházet a odcházet nebo se v průběhu času měnit v závažnosti, což ztěžuje diagnostiku tohoto onemocnění.“https://www.stlukeshealth.org/resources/lupus-great-imitator
Dalším onemocněním, které se často zaměňuje se syfilidou a HIV, je lymská borelióza. Může také probíhat ve fázích a uvádí se, že způsobuje multisystémové onemocnění postihující zejména kůži, nervový systém, srdce a pohybový aparát. Stejně jako T. pallidum je i bakterie boreliózy Borrelia burgdorferi blízce příbuzná spirocheta, tj. vypadají identicky. V tuto chvíli asi nepřekvapí, že borelióza je také „velkým imitátorem“:
Lymeská borelióza: nejnovější velký imitátor
„Lymskou boreliózu způsobuje spirocheta B. burgdorferi. Stejně jako její protějšek syfilis způsobuje multisystémové onemocnění postihující zejména kůži, nervový systém, srdce a pohybový aparát. Vyskytuje se endemicky v několika oblastech Spojených států i v Evropě. Včasné rozpoznání tohoto onemocnění a jeho rozmanitých projevů by mělo vést k včasné léčbě a řešení. Prevence je zaměřena na vyhýbání se přenašeči, kterým je klíště.“
A nakonec se vracíme zpět k lepře, které se také dostalo té významné cti, že je známá jako „velký imitátor“. I když je lepra možná zapomenutým onemocněním ve prospěch syfilidy, AIDS, lupusu, boreliózy a tuberkulózy, stále existuje a může působit velké potíže lékařům, kteří se snaží stanovit přesnou diagnózu. Říká se, že má širokou škálu klinických projevů a že právě kvůli tomuto diagnostickému dilematu si vysloužila titul spolu s dalšími „velkými imitátory“.
Lepra: velký imitátor
„Pokroky v lékařské diagnostice a léčbě v posledních letech velmi přitahují naši pozornost, zatímco některé vzácné nemoci, jako je lepra, nenašly místo v osnovách lékařského vzdělávání; na jejich existenci se možná dokonce zapomnělo. Přestože se díky kontrolním strategiím Světové zdravotnické organizace podařilo výrazně snížit prevalenci a incidenci lepry, stále se objevují nové případy. Během roku 2016 bylo ze 143 zemí hlášeno celkem 214 783 nových případů, což odpovídá celosvětové míře výskytu nových případů 2,9 na 100 000 obyvatel. Lepra se ukazuje jako velmi zajímavý model díky svým imunologickým vlastnostem. Připojuje se k syfilidě, mycosis fungoides, kožní tuberkulóze a sarkoidóze jako jeden z velkých imitátorů. Diagnostika lepry může být jednoduchá a praktická, ale zvážení diagnózy lepry v diferenciální diagnostice je opět prvním požadavkem.“
„Lepra je mrzačící a stigmatizující onemocnění s nízkou mírou infekčnosti a širokou škálou klinických projevů. Způsobuje velké diagnostické dilema, což opravňuje označení ‚velký imitátor‘. V endemických oblastech je nezbytné mít na paměti ‚mnoho tváří lepry‘, aby se předešlo chybné diagnóze. Stále je třeba vyvíjet nové a lepší diagnostické nástroje a léčebné metody, aby bylo možné dosáhnout včasné diagnózy a léčby lepry a jejích komplikací.“https://www.sciencedirect.com/science/article/abs/pii/S0738081X19300021?via%3Dihub

„Je lepší selhat v originalitě než uspět v napodobování.“ (Herman Melville)
Jak je vidět, historie je plná velkých imitátorů, pokud jde o tzv. patogenní nemoci. Všechny tyto nemoci spolu souvisejí, neboť jsou projevem léčebného procesu, který byl podvodně rozdělen do jednotlivých stavů. Od lepry přes syfilidu až po AIDS však neexistují žádné specifické příznaky, které by patřily pouze jedné nemoci. Všechny tyto stavy se vzájemně překrývají a mohou být spojeny se stejnými příznaky a symptomy. Jediný drobný rozdíl je v teoretických modelech, které jsou do některých zabudovány, pokud jde o různá stadia a také o fiktivní etiologická agens, s nímž jsou spojovány, ať už jde o bakterie, „virus“, nebo něco v současnosti neznámého. Tyto nemoci nelze diagnostikovat pouze na základě klinické symptomatologie vzhledem k mnoha společným podobnostem. Jediný způsob, jak tyto stavy rozlišit, je tedy založen na nepřesných molekulárních testech, které jsou zcela nespolehlivé. Když se laboratorní výsledky vrátí pozitivní pro více onemocnění, tento rozpor se jednoduše vysvětlí výmluvou na koinfekce. Tato možnost svádět stejné příznaky na různé etiologické původce zakrývá protichůdné výsledky testů a neschopnost stanovit klinickou diagnózu. Pseudovědě virologii to příhodně poskytuje její plášť nefalzifikovatelnosti.